Cardiólogos del Centro de Investigación Biomédica en Red de Enfermedades Cardiovasculares (Cibercv) (España) han demostrado que la administración de células madre cardíacas alogénicas (procedentes de donantes) tras un infarto agudo de miocardio es viable y segura.
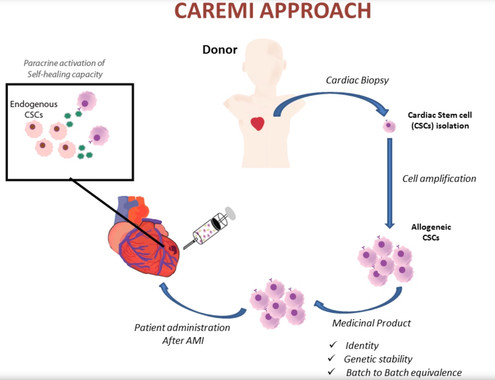
El ensayo clínico Caremi, promovido por la empresa belgo-española TiGenix y liderado por Francisco Fernández Avilés en el Hospital Gregorio Marañón, ha sido publicado en la revista Circulation Research.
“La inyección a través de la arteria coronaria, previamente reparada mediante un cateterismo cardíaco, no supuso ningún problema ni dio lugar a ningún evento adverso o indicios de rechazo”, afirma Javier Bermejo, subdirector científico del Cibercv y uno de los firmantes del artículo.
Los pacientes que sobreviven a un infarto agudo de miocardio, que afecta a un territorio superior al 20 por ciento de su ventrículo izquierdo, tienen un riesgo muy superior de desarrollar insuficiencia cardíaca años más tarde, cuando la capacidad de compensación del tejido sano fracasa.
En la actualidad, la única medida para evitar este riesgo es recuperar el flujo en la arteria coronaria responsable del infarto con la mayor celeridad posible.
Tal y como explica Fernández Avilés, “las células madre cardíacas alogénicas son obtenidas a partir de muestras de donantes y tienen la gran ventaja de poder producirse en cantidades masivas y almacenarse de forma segura durante largos periodos. Eso hace que puedan estar disponibles para su uso en cualquier momento, por ejemplo, cuando un paciente entra en urgencias con un infarto”.
Las terapias celulares que se habían probado hasta la fecha con células del propio donante requerían una producción de varias semanas antes de poder ser implantadas, lo cual retrasaba su potencial uso y aumentaba los riesgos para los pacientes. En este estudio, las células producidas a partir de tres donantes españoles permitieron tratar a los 55 pacientes incluidos. Otra enorme ventaja de este tipo de células es su altísima calidad: proceden de donantes con tejido cardíaco sano y puede comprobarse su ‘vitalidad’ antes y después de ser producidas e implantadas.
Con el objetivo de acercar estas terapias a la práctica clínica, en el estudio Caremi se evaluaron dos innovaciones fundamentales. En primer lugar, las células se administraron en una fase muy temprana durante los días siguientes al infarto (entre cinco y siete días después) gracias a que esas células eran de origen alogénico, es decir, de tres donantes supuestamente no compatibles con los receptores que determinan la inmunidad. Además, esta investigación incluyó un estudio exhaustivo de resonancia magnética para evaluar la eficacia de este tratamiento sobre el tamaño del infarto y otros parámetros funcionales o estructurales del corazón.
Los resultados fueron muy satisfactorios ya que la administración de estas células, desarrolladas y fabricadas por la empresa TiGenix, no supuso ningún problema para los pacientes.
A pesar de estar convalecientes de un infarto agudo de miocardio reciente, no dieron lugar a complicaciones de flujo coronario ni a eventos adversos cardíacos o extracardiacos de ningún tipo, además de descartar el riesgo de rechazo.
El manejo actual del infarto agudo de miocardio es muy satisfactorio. Los 55 pacientes incluidos en ambos grupos siguen vivos tras un año de seguimiento, por lo que se necesitarán nuevos estudios con muchos más pacientes y seguimiento más largo para analizar la eficacia del tratamiento.
Sin embargo, es muy relevante la demostración de que células que no son del propio paciente, sino procedentes de donantes, pueden ser trasplantadas sin producir rechazo, porque abre la puerta a una nueva estrategia de tratamientos regenerativos más sencillos y de aplicación inmediata en este y otros tipos de cardiopatía.
Todo ello supone un paso de enorme trascendencia en el largo camino a recorrer hasta lograr la regeneración del tejido cardíaco infartado, para lo que se requiere todavía continuar la investigación básica y clínica.
Fuente: Ciber



Dejá tu comentario sobre esta nota